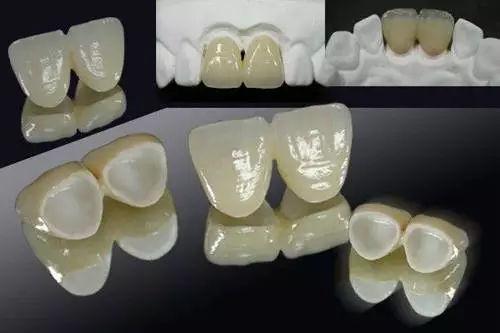
牙科医生讲义第十四讲:什么是 全 瓷 冠(修復陶瓷材料)
全瓷冠 (all ceramic crown) 是以陶瓷材料制成的覆盖整个牙冠表面的修复体。1889年,Char les H.Land首次制作了前牙全瓷冠,但最初的全瓷冠脆性大、易裂易断,临床应用受到限制。1965年,W.McLean和T.H.Hughes将工业氧化铝陶瓷添加到长石质瓷中,发明了新型全瓷冠(内核氧化铝晶体含量达到40%~50%),将强度提高了两倍以上。同期,采用失蜡铸造法加工的Dicor全瓷系统问世。虽然当时的全瓷系统还无法满足临床的要求,但对于全瓷系统的研究和更新一直在继续。20世纪80年代后,多种多样的全瓷系统问世,热压铸瓷、玻璃渗透陶瓷、高纯氧化铝陶瓷、氧化锆陶瓷等相继研制成功。目前,全瓷修复体的强度已可满足绝大多数临床修复的要求,适应证越来越广,并且其在理化、生物、美学上显示出比金·瓷修复体更大的优势,因此在很多情况下逐步替代金—瓷修复体成为临床上的首选。
一、全瓷冠的特点
(一)优点
1.出色的美学性能,半透明性佳、层次感强,具有与天然牙相似的美学效果。
2.某些种类的全瓷冠即使是制作完成后仍可通过改变粘接剂的颜色来调节最终修复体的色彩效果。
3.不存在金属成分,不存在金属烤瓷冠的龈染、着色和某些金属可能造成的过敏问题。
4.相对于金属具有更好的生物兼容性。
5.陶瓷为电的绝缘体,化学性能稳定,在口腔环境中唾液、龈沟液、食物、药物、微生物及代谢产物等作用下不会产生腐蚀、溶解或变性。
6.避免了金属对某些影像学检查(如磁共振成像)的影响。
(二)缺点
1.由于陶瓷机械性能的限制,全瓷冠修复牙体预备要求较高适应证相对严格。预备量大于金属烤瓷冠
2.全瓷冠的远期修复效果与粘接性能密切相关,粘接技术相对复杂,技术敏感性高。
二、全瓷冠修复的适应证及临床注意事项(一)适应证
原则上绝大多数需做金属烤瓷冠修复的患者均可考虑全瓷冠修复,除此之外,全瓷冠尤其适合下列情况:
1.前牙切角、切缘缺损,不宜用充填治疗,需做全冠修复,患者对美观要求高者。
2.死髓牙、氟斑牙、四环素牙等变色牙,患者对美观要求高者。
3.扭转牙、畸形牙需要用全冠改善外形和外观,患者对美观要求高者。
4.牙体缺损要求修复,患者对金属过敏,或不希望口内有金属材料存在,或需做某些检查而要求口内不能存在金属因而不宜选用金属烤瓷冠修复者。
(二)临床注意事项
由于陶瓷材料本身的特性,全瓷冠修复牙体的预备量大于铸造冠和金属烤瓷冠,同时修复后的生物力学特性也有较大差别,因此,以下情况应在临床修复治疗中加以重视:
1.年轻恒牙,髓角高易露髓者,需要特别注意牙髓保护问题。
2.患牙临床冠过短或过细,无法获得足够的牙体预备量或虽然预备空间足够但预备后无法获得足够的固位形和抗力形者,需要采取辅助固位与增强抗力措施。
3.紧咬牙合、对刃拾未矫正或夜磨牙症者,尽量避免使用。
4.牙周疾患需要用全冠进行夹板固定者,一般不采用。
5.心理、生理、精神因素不能接受或不愿意磨切牙组织者,不宜采用全瓷修复。
由于全瓷冠的陶瓷材料种类较多,性能上相互差异较大,选择全瓷冠修复时,还要根据牙位、咬合力的大小,适当选择强度及美观性能满足要求的全瓷修复类型,不能一概而论。因此,某种情况可能是部分种类全瓷冠的适应证,同时却可能是其它种类全瓷冠的禁忌证,例如:
1. 磨牙修复应选择强度高的全瓷系统,避免使用强度较低的全瓷系统。
2.某些透明度较高的全瓷系统不适用于已进行金属桩核修复或变色严重的基牙。
三、全瓷材料分类与全瓷冠的结构
(一)全瓷材料分类
当前市场上可供选择的全瓷产品达百种以上,这对临床医生的选择造成了困扰。要了解所有产品绝非易事,然而由于不同全瓷材料在自身机械强度、牙体预备、修复体制作、粘固等环节以及修复色彩效果上都有明显差异,因此,将全瓷材料归类并明确各种类之间的异同是十分必要的,这也是掌握全瓷冠修复技术的前提以及在临床上正确选择全瓷产品的基础。一直以来,关于全瓷材料的分类尚未统一,本书分别列举基于陶瓷组成成分和制作工艺的基本分类方法,前者有助于对各类全瓷产品理化性能的认识,而后者有助于对全瓷产品制作工艺的理解。
1.基于陶瓷的主要成分分类
(1)玻璃基全瓷材料(glass-based ceramics):透光性好,美学性能突出,就位后的色泽会部分受到邻牙影响,与邻牙的颜色融为一体,使视觉上的颜色更协调一致,即“变色龙”效应。但此类全瓷材料机械强度较其它种类低,适用于贴面、嵌体、单冠的制作。
1)长石质瓷(feldspathic porcelains):主要成分为SiO2-Al2O3-Na2O-K2O。
2)白榴石增强长石质玻璃陶瓷(leucite reinforced feldspathic glass ceramics),主要成分为SiO2-Al2O3-K2O。
3)二硅酸锂增强玻璃陶瓷(lithium disilicate reinforced glass ceramics):主要成分为SiO2-LiO2。
4)云母系玻璃陶瓷(mica glass ceramics):主要成分为K2O-MgF2-MgO-SiO2-ZrO2。
5)磷灰石系玻璃陶瓷(apatite glass ceramics):主要成分为SiO2-CaO-P2O5-MgO。
(2)氧化铝基全瓷材料(alumina-based ceramics):透光性介于玻璃基类全瓷材料与氧化锆基全瓷材料之间,机械强度通常高于玻璃基类全瓷材料,但低于氧化锆基全瓷材料,适用于嵌体、单冠、三单位前牙桥的制作。
1)以氧化铝(Al2O3)为主要成分的复合陶瓷。
2)高纯氧化铝陶瓷:Al2O3含量在99%以上。
(3)氧化锆基全瓷材料(zirconia-based ceramics):透光性介于玻璃基类全瓷材料与氧化铝基全瓷材料之间,但强度最高,适用于单冠、多单位固定桥的制作。
1)高纯氧化锆:Zr02含量在99%以上。
2)氧化钇稳定Pq方相氧化锆(yttrium stabilized tetragonal zirconia polycrystals)。
2.基于制作工艺的分类
(1)烧结类全瓷材料(sintered ceramics):又称注射成形全瓷材料(injection-molded powder-liquid powder-slurry ceramics)。
(2)铸造全瓷材料(castable ceramics)。
(3)热压铸全瓷材料(heat-pressed ceramics)又称传统粉浆类全瓷材料(conventional ceramics)。
(4)粉浆涂塑与玻璃渗透类全瓷材料(slip-casting and glass-infiltrated ceramics):为了与传统粉浆类全瓷材料相区别,也有学者称之为滑铸法玻璃渗透全瓷材料。
(5)机械加工全瓷材料(machinable ceramics):主要指用于计算机辅助设计与计算机辅助制作(computeraided design/computer aided manufacture,CAD/CAM)的一类全瓷材料。包括:①直接切削完成修复体外形,通常为玻璃基陶瓷;②用于制作修复体的基底冠或内核,通常为氧化铝或氧化锆基陶瓷。以氧化锆基陶瓷为例,由于其完全烧结后强度很高,难以加工,因此先采用干压法(dry-pressing)或预先部分烧结(partiallypre-sintering)将陶瓷粉体制成初胚氧化锆陶瓷(partiallystabilizedzirconia),此时的材料强度较低,便于加工,研磨或切削后再进行完全烧结(fullysintering)转化为四方相氧化锆陶瓷(tetragonal zirconiumpolycrystal)。
(6)电泳沉积全瓷材料(electrophoretic deposition ceramics)。
(二)全瓷冠的结构
1.由单层瓷材料构成 一些透明度较高的玻璃基全瓷材料,可通过常规烧结法、铸造法或计算机辅助设计与计算机辅助制作(CAD/CAM)方法一次形成全冠的最终外形。
2.由基底冠和饰面瓷双层瓷材料构成 先通过热压铸、粉浆涂塑玻璃渗透、CAD/CAM等方法制作瓷基底冠,然后在其上常规涂塑烧结饰面瓷或压铸饰面瓷。
四、全瓷冠的牙体预备全瓷冠牙体预备的要求包含了两方面的内容:①口腔修复学的方面:去除倒凹,去净腐质,制备共同就位道,设计好边缘的位置形态,做出良好的抗力形与固位形,这与铸造金属全冠相似;②材料学的方面:为修复材料提供必要的空间。全瓷冠修复时必须根据全瓷材料的成分以及由其决定的机械特性确定不同的牙体预备量(彩图3-6、3-7)。
(一)全瓷冠的牙体预备特点
全瓷冠牙体预备的基本要求与步骤类似于金属烤瓷冠,但由于全瓷材料机械性能的特点,在牙体预备量和预备形态上也有一些差别:
1.确保全瓷冠各个部位均匀的厚度,切端为1.5—2.0mm,唇舌面及邻面为1.0mm。
2.修复体边缘的设计不仅影响修复体自身的边缘强度,同时还影响着应力作用下边缘区的应力分布,肩台的形态和修复体的边缘厚度是其中两个重要的因素。全瓷冠牙体预备为有角肩台或浅凹形肩台,宽1.0mm,内线角圆钝。玻璃基类全瓷冠受到强度限制,边缘应设计为直角形或浅凹形,氧化铝或氧化锆基全瓷冠可设计为90°、120°肩台或浅凹形。
3.咬舌接触区应设计在远离冠边缘和有基牙牙体硬组织支持的部位。
4.预备后的基牙应在各颌位均有足够的修复体空间,避免修复后可能形成前伸和侧方式干扰,尽量设计为多牙接触或形成组牙功能牙合。
(二)牙体预备的具体步骤
其基本牙体预备步骤可参照本章第七、八节全冠的预备,以下方面应注意:
1.切端、牙合面预备 切缘或牙合面的深度指示沟为1.5mm,确保牙尖交错位(1CP)以及前伸、侧方牙合运动时与对牙合牙足够的间隙大小(通常玻璃基全瓷冠切端为2.0mm,氧化铝或氧化锆基全瓷冠为1.5—2mm)。
2.唇(颊)面预备 唇(颊)面的深度指示沟为1.0mm,唇(颊)面的磨除量为1.0—1.5mm,颈部边缘先终止于龈上或平龈,并同时形成0.8—1.0mm宽的肩台。
3.邻面预备 邻面的磨除量≥1.0mm,颈部边缘与唇(颊)面颈部边缘连续,位于龈上或平龈,宽度为0.8—1.0mm。
4.舌面预备 上前牙用火焰状或轮状金刚砂车针按正常舌面窝外形磨除0.5—1.5mm(磨除量和所选择的材料以及结构设计相关),避免形成斜面外形。
下前牙舌面窝不明显,根据其外形预备出0.5—1.Omm的均匀空间即可。舌侧轴壁的磨除量为1.Omm,颈部边缘与邻面颈部边缘连续,位于龈上或平龈,宽度为0.8—1.Omm。
5.颈缘预备 全瓷冠修复常见的牙体预备边缘形态为有角肩台或浅凹形肩台,宽度通常为1mm或稍大,位置可为龈上或龈下(龈沟内)。
五、印模制取及暂时冠的制作需要注意的是,由于全瓷冠通常采用树脂水门汀作为粘固剂因此应尽量避免使用含有丁香油的氧化锌水门汀作为暂时冠的粘固剂。
六、全瓷冠的制作工艺简介(一)常规粉浆涂塑工艺
常规粉浆涂塑制作工艺类似于金属烤瓷冠在金属基底冠上堆塑饰面瓷的过程。将瓷粉与蒸馏水按一定比例调拌成浆状,涂塑在铂箔基底或耐火代型上,经过高温烧结制成全瓷冠。用这种工艺制作的全瓷冠强度较低,技术敏感性高,但美学效果好,多用于美容性瓷贴面的制作。
(二)粉浆涂塑玻璃渗透工艺
1987年法国人Michael Sadoun首次发布,该技术是采用粉浆涂塑(slip-casting)技术将精细的瓷粉与专用液混合形成粉浆,用小毛笔涂塑在特殊的石膏代型上,代型上的孔隙能够经毛细管作用虹吸粉浆中的水分,使涂塑体致密,然后将其连同代型一起于高温下烧结,通过烧结使瓷粉颗粒表面初步熔接,形成一个稳定的立体多孔的陶瓷基底冠初胚。随后于高温下将熔融的镧系玻璃经毛细管作用渗入瓷粉颗粒之间的孔隙中,填补瓷粉颗粒的间隙,从而使机械性能获得大幅提高,透光性和颜色也得以改善。基底冠制作完成后再使用膨胀系数与之匹配的饰面瓷材料涂塑、烧结完成全瓷冠的制作。
(三)铸造全瓷工艺
铸造全瓷工艺是采用失蜡法铸造成形的全瓷冠制作工艺。首先在高温(1350~1400℃)下将富含SiO2和K2O的玻璃熔化,通过失蜡技术铸造成形,制成全瓷冠最终外形或基底冠的胚体,此时的材料呈一种非结晶结构体的玻璃态,强度较差,因此需要在特定温度下进行结晶化热处理使之瓷化,随着玻璃中的成核及结晶生长,原有的玻璃态结构丧失,形成玻璃相与结晶相同时存在的玻璃陶瓷,强度大幅增加。随后,对直接形成最终外形的全冠进行着色和上釉处理;制成基底冠者使用膨胀系数相匹配的饰面瓷材料涂塑、烧结完成全瓷冠的制作。铸造玻璃陶瓷的美学性能良好,但修复体的制作费时、复杂,技术敏感性高,并且其强度欠佳,临床远期修复失败率高,因此应用已越来越少。
(四)热压铸瓷工艺
热压铸瓷工艺,即注射成形工艺,首先由瑞士的苏黎世大学在1983年研制成功,1987年应用于临床。该工艺某些方面类似于铸造玻璃陶瓷的加工,同样采用失蜡法技术,先用蜡制作并完成蜡型,然后用磷酸盐包埋料包埋,在电熔炉中除蜡,与瓷锭一同升温至850℃,然后将瓷锭放人型腔浇铸口,再放人铸瓷机中,升温至1075℃或1180℃(前者为以后采用染色工艺者,后者为以后采用饰面瓷工艺者)。在自动压力炉预热20分钟后,经过氧化铝瓷棒压铸(约0.5MPa压力)将软化(此处注意并非熔化,与铸造全瓷工艺相区别)的瓷注射或压铸到蜡型空腔中成形,迅速冷却切割铸道,打磨,再进行染色或烧结饰面瓷等技术操作后,完成修复体。热压铸瓷修复体是临床较为常用的一个全瓷种类,其美观性能在众多全瓷产品中尤为突出,目前被广泛应用于前牙的牙体缺损修复和美容修复。
(五)计算机辅助设计与计算机辅助制作工艺
1.概念及组成
(1)CAD/CAM的概念:口腔修复学领域的计算机辅助设计与计算机辅助制作(CAD/CAM)工艺是指将数学、光电子技术、计算机信息处理技术和自动控制机械加工技术相结合用于修复体制作的一种工艺。CAD是指借助计算机硬件和软件生成并运用各种数字和图形信息进行产品的设计。CAM是指由计算机控制的数控加工设备,如数控车床、铣床等对产品进行自动加工成形的制作技术。
(2) 口腔CAD/CAM的组成:口腔CAD/CAM系统通常由数据采集(数字化模型)、CAD、CAM三部分子系统组成。
1)数据采集子系统:为完成对口腔修复体的计算机辅助设计和制作,首先必须通过各种数据采集方法将口腔牙列形态或传统的石膏模型转换为数字模型。常用的方法分为:直接法(口内)、间接法(口外模型),间接法还可以按接触方式分为:接触式(机械)、非接触式(光学),当然还有其它一些方法,如:①光学技术:三维激光扫描(点或线光源)、投影光栅测量法(直接或间接)、莫尔条纹法、云纹向移法、数字散斑相关测量法、立体摄影测量法等。光学技术通常具有较高的扫描速率和较好的精度,但由于大多数牙颌模型的复杂形态和倒凹区的存在使得扫描盲区大。②机械式扫描:机械式扫描具有良好的扫描精度,随着机械探针自由度的增加(3—5轴),模型的扫描盲区小。但其明显的缺点是扫描速率较低,价格成本高,同样的模型,测量时间较长。③层析、CT等:层析法除具有相当高的测量精度外,与上述两种方法最大的区别在于它不仅能获得被物体的表面数据,还能获得物体的体数据。因此是真正意义的物体三维数据。但其最大的缺点是破坏原始标本。此外,由于其体积较大,目前尚不适合用于口腔修复CAD/CAM系统。
CT及核磁技术虽然是一种理想的三维体数据获取的手段,但目前所具有的精度尚不能满足口腔修复的需要,且设备成本亦较高。
基于上述种种原因,目前正在研究或市场已销售的口腔CAD/CAM系统中多采用光学方法来进行牙颌模型的数据采集。
2)CAD子系统:CAD子系统是借助计算机数据、图形处理、智能化、交互式设计的功能,以及系统数据库中储存的各种与修复体设计相关的知识、经验和数据,来帮助医生完成各种修复体设计的工具平台。现有的口腔CAD/CAM系统可分成“封闭式”和“开放式”两种类型:①封闭式:CAD系统输出的CAD数据包,“STL'°格式最为通用。STL是一种可读性较强的文件格式,最早是作为快速成形领域中的接口标准,已被广泛应用于各种三维软件中。以三角形集合来表示物体外轮廓形状的几何模型,其中每个三角形面片有四个数据项表示,即三角形的三个顶点坐标和三角形面片的外法线矢量,STL文件即为多个三角形面片的集合。这类系统必须使用厂商提供的专用CAM数控加工设备和相应材料。②开放式:只提供CAD程序和输出通用格式的数据包,用户可自行选择所需的CAM数控加工设备及相应的加工材料。
3)CAM子系统:目前成熟的口腔专用CAM系统中均采用多轴数控切削装备,通常具有3—5个轴(自由度)。采用数控铣削、磨削成形方式来制作加工基底冠、全冠、嵌体、基底桥、全桥、贴面等修复体。这种方法制作修复体的自动化程度高,加工过程由机器自动完成,避免了操作者的个体差异和主观影响,加工精度高,加工周期显着缩短,从而提高了工作效率。CAM子系统通常由以下几个功能部分组成:①机械部分:机械部分包括加工主轴、运动机构、冷却系统、配电系统;②控制部分:包括工业控制机及其外围设备,信息输入输出接口,伺服驱动器等设备;③软件部分:数控装备的管理包括对患牙修复体的数控代码文件的语法检查、工控机与运动控制卡之间的建立通信、系统初始化、机床单步调试、系统状态监控、加工进度管理等。同时针对口腔修复体的特殊要求,大多数CAM系统具有自动对刀及刀具磨损补偿技术,适合口腔医学的人机界面管理,符合安全、卫生的设计。
也有学者尝试使用激光、机器人、电火花、线切割等加工成形方式,但尚未能成为主流技术。
2.CAD/CAM系统制作全瓷冠的一般步骤
1)口腔CAD/CAM系统中用于固定修复者是研发时间最长、投入资金最多、技术最成熟和应用最广泛的系统。迄今为止,已有发布的口腔CAD/CAM产品和系统就多达30余种,已进入市场的也有十余种。
2)CAD/CAM系统采用切削成形的方法,每种系统都有与之配套的预成一定形状和规格的可切削材料。材料种类包括合金、复合树脂、陶瓷等。各种可切削材料的研发也是CAD/CAM技术发展的重要组成部分。
3)CAD/CAM系统制作全瓷冠的一般步骤如下:获取预备体的数字化模型,通过软件与计算机交互设计完成全冠或基底冠的外形设计,选择颜色和规格匹配的预成可切削陶瓷块放人数控切削装备中由计算机指挥完成加工过程。硬加工全瓷材料通常切削后可直接获得最终的全瓷冠。软加工全瓷材料通常切削后获得基底冠的初胚,烧结获得最大机械强度后再进行饰面瓷操作。
(六)电泳沉积类全瓷材料
又称静电沉积陶瓷(electrostatically layered ceramic),工作原理为利用电磁感应将瓷材料沉积在工作代型上,形成全瓷基底冠。该技术操作简便、成本低、修复体密合度高,为全瓷修复体的制作工艺提供了一个新的发展方向。
七、全瓷冠的试戴与粘接(一)全瓷冠的试戴
全瓷冠的试戴要点与金属烤瓷冠大致相同。这里仅列举几点特殊的注意事项:
全瓷冠的透明度高,最终的修复色彩效果不仅与修复体本身的颜色有关,还会受到树脂水门汀、基牙等颜色的影响,因此,试戴时需使用与树脂水门汀配套的试色糊剂(try-inpaste)模拟粘固后的效果,如果发现色彩存在偏差,可在粘接环节通过选择恰当颜色的树脂水门汀对修复色彩予以调整。
玻璃基类全瓷冠强度较低,试戴时将修复体轻轻地戴人基牙上,切忌用力强行戴人,否则会造成修复体的折裂,同时,咬合调整也需要放在粘固环节之后进行。
将患者口内暂时性修复体取出后仔细彻底清除残留在基牙上的暂时粘固剂,尤其是已使用含有丁香油的氧化锌粘固剂者应使用抛光轮或橡皮杯蘸不含油或氟化物的浮石粉(pumice)彻底清洁基牙。
(二)全瓷冠的粘接
1.全瓷冠粘接剂的选择 在各种口腔常用的修复体粘接材料中,树脂类粘固剂机械强度高、水溶性低、可选色、透明性好,与牙体硬组织和陶瓷的粘接性能以及边缘封闭性好,可将陶瓷修复体与基牙形成紧密的复合结构,能使修复体所受的拾力直接、快速、均匀地传递至牙体组织,借助基牙的牙周组织缓冲。研究还发现,全瓷修复体的碎裂往往起始于组织面的裂纹,陶瓷修复体在制作过程和临床上粘接面处理操作中不可避免地会导致气孔、裂纹等缺陷的形成,这将削弱陶瓷自身强度。同时,口腔是一个复杂潮湿的化学环境,全瓷修复体在口腔中长期存在,一方面要经受唾液、龈沟液和食物中各种离子、酶、微生物及其代谢产物和其它化学成分的侵蚀,另一方面还必须承受反复牙合力的作用和温度变化所造成的应力改变,不断进入陶瓷内表面微裂纹尖端的水分也会产生张应力而进一步降低陶瓷的强度造成损害。树脂类粘接剂的使用为弥补陶瓷内部缺陷,增强陶瓷的机械性能带来了令人满意的结果。首先,陶瓷粘接面经过处理后,树脂可渗入其中的裂纹形成断裂面之间的“桥”结构,限制了裂纹的进一步扩展和延伸,树脂固化时的体积收缩亦可使断裂面呈现相互靠拢的趋势,使陶瓷得以强化。其次,修复体承载负荷后,粘接剂层相邻的两个界面会产生剪切应力,此时,应力值必须达到破坏树脂类粘接剂粘接作用的阈值后,组织面的裂纹才会继续延伸和扩展。树脂还能够封闭陶瓷表面的裂纹,形成屏障,防止水对陶瓷的应力侵蚀作用,增强陶瓷的抗疲劳性能。就目前的情况来看,树脂类粘粘剂已成为各类全瓷冠粘接的常规选择。
2.全瓷冠的粘接面处理 全瓷冠粘接首选树脂水门汀粘接剂。临床上通过全瓷冠粘接面的处理达到提高粘接强度的效果:
(1)表面粗化:表面粗化提高粘接强度的主要原理在于扩大粘接作用面积,创造陶瓷表面微孔结构、提高表面自由能,增强润湿性等。目前常用的表面粗化方法包括机械打磨、喷砂和酸蚀等。
机械打磨:采用金刚砂车针对全瓷冠内表面打磨形成粗化表面。由于此种方法打磨程度不易掌握,且易导致瓷内部微裂纹形成以及影响冠适合性,因此已不再使用。
喷砂(sand blasting):又称空气颗粒磨蚀技术(air particle abrasion),使用氧化铝细砂在一定压力的气流下冲击、蚀刻陶瓷表面以获得粗化效果。
酸蚀:使用酸蚀剂(通常为氢氟酸或氢氟氨酸)选择性地溶解玻璃基陶瓷表面的氧化硅成分以获得粗化效果。对于玻璃基陶瓷,喷砂与酸蚀具有交互作用,两者组合应用可以获得更好的粗化表面。氧化铝或氧化锆基陶瓷由于不含或仅含微量的氧化硅成分,因此酸蚀不起作用。
(2)硅烷化处理:对粗化的陶瓷表面使用硅烷偶联剂能够提供化学共价键和氢键的粘接作用。硅烷包含硅元素,结构上类似于原酸酯,具有双活性,其一端为有机端,与树脂水门汀的有机基团形成聚合反应;另一端通常包括烷氧基,可与羟基化表面(如玻璃陶瓷)反应。硅烷还可以通过提高陶瓷表面的润湿性,获得辅助提高粘接强度的效果。
(3)硅涂层处理:氧化铝或氧化锆基陶瓷中不含或仅含微量的氧化硅成分,这意味着硅烷偶联剂无法直接与之形成化学键,因此,需要在此类陶瓷表面先制备结合牢固的硅涂层来大幅提高表面硅羟基的含量。当前的硅涂层技术包括摩擦化学法(tribochemistry)和热解法(pyrolytictechnique)等。
结论: 综合来看,玻璃基陶瓷的粘接面处理步骤依次为喷砂、酸蚀、硅烷化处理;氧化铝和氧化锆基陶瓷的粘接面处理步骤依次为喷砂、硅涂层处理、硅烷化处理。